Iniekcja nadtwardówkowa (zastrzyk nadtwardówkowy, inaczej blokada nadtwardówkowa, ang. ESI – epidural steroid injection) jest szeroko stosowaną procedurą w leczeniu bólu korzeniowego (np. rwy kulszowej), szczególnie w przebiegu dyskopatii. Wokół tej metody narosło jednak wiele mitów, które nie znajdują potwierdzenia w aktualnej literaturze naukowej.
Mit 1: Zastrzyk nadtwardówkowy daje długotrwałą ulgę w bólu
Fakty:
Zgodnie z wytycznymi American Academy of Neurology, zastrzyki nadtwardówkowe mogą przynieść umiarkowaną, krótkotrwałą poprawę bólu korzeniowego (zwykle 2–6 tygodni), jednak nie poprawiają istotnie funkcji ani nie zmniejszają potrzeby leczenia operacyjnego.
Efekt jest zazwyczaj ograniczony czasowo, szczególnie u pacjentów z przewlekłym bólem bez cech ucisku korzenia nerwowego. [1]
Mit 2: Zastrzyki nadtwardówkowe są całkowicie bezpieczne
Fakty:
Większość powikłań ma charakter łagodny (ból w miejscu wkłucia, przemijające parestezje), jednak mogą wystąpić również poważne, choć rzadkie powikłania, takie jak:
- zakażenia,
- krwiaki,
- uszkodzenia neurologiczne,
- a nawet zgon.
Amerykańska Agencja ds. Żywności i Leków (FDA) ostrzega przed ryzykiem ciężkich powikłań, szczególnie przy podaniu steroidów cząsteczkowych drogą transforaminalną. [1,2]
Mit 3: Każdy rodzaj bólu kręgosłupa jest wskazaniem do iniekcji nadtwardówkowej
Fakty:
Najlepsze efekty obserwuje się u pacjentów z bólem korzeniowym (np. rwa kulszowa) spowodowanym przepukliną krążka międzykręgowego.
Skuteczność leczenia w przypadku bólu osiowego kręgosłupa oraz stenozy kanału kręgowego jest ograniczona i niepotwierdzona w badaniach wysokiej jakości. [3,4,5]
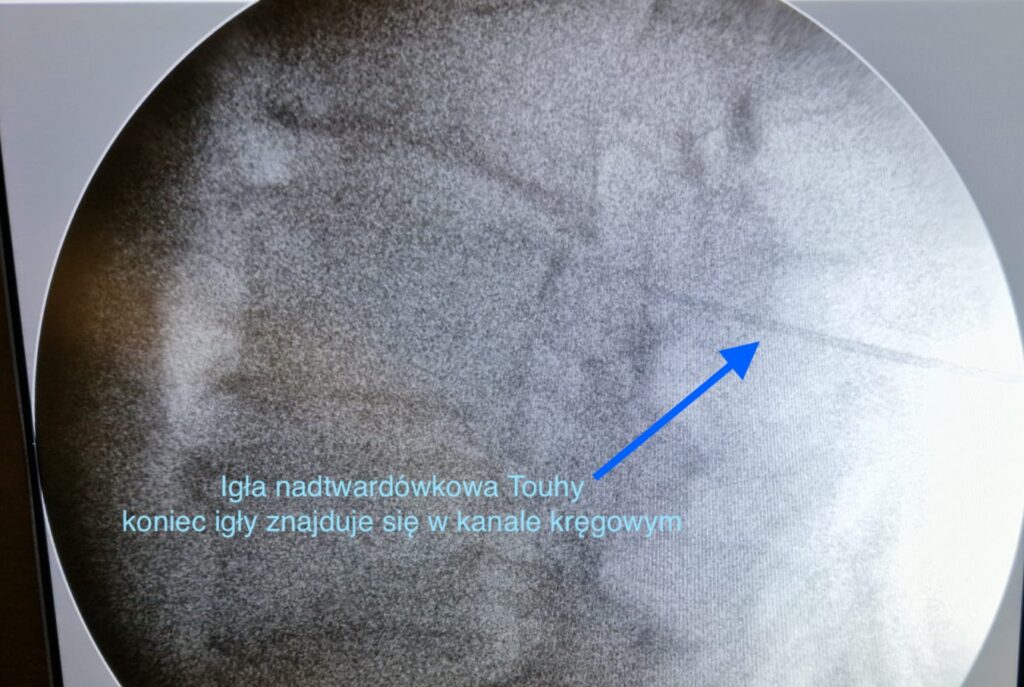
Mit 4: Zastrzyki nadtwardówkowe eliminują konieczność operacji
Fakty:
Zgodnie z danymi American Academy of Neurology, stosowanie zastrzyków nadtwardówkowych nie zmniejsza istotnie odsetka pacjentów kierowanych do leczenia operacyjnego.[1]
Podsumowanie
Iniekcja nadtwardówkowa jest procedurą o udokumentowanej, lecz ograniczonej skuteczności w krótkoterminowej redukcji bólu korzeniowego.
Może przynieść przejściową ulgę, jednak wiąże się z potencjalnym ryzykiem powikłań i nie zastępuje leczenia przyczynowego.
Decyzja o jego zastosowaniu powinna być zawsze podejmowana indywidualnie, po wyczerpaniu leczenia zachowawczego i przy jednoznacznych wskazaniach klinicznych.
Więcej rzetelnych informacji na temat iniekcji nadtwardówkowych prezentujemy tutaj.
Źródła
- Armon C, Narayanaswami P, Potrebic S, et al. Epidural Steroids for Cervical and Lumbar Radicular Pain and Spinal Stenosis. Neurology. 2025;104(5):e213361.
- Rathmell JP et al. Safeguards to Prevent Neurologic Complications After Epidural Steroid Injections. Anesthesiology. 2015;122(5):974–984.
- Knezevic NN et al. Low Back Pain. Lancet. 2021;398(10294):78–92.
- Oliveira CB et al. Epidural Corticosteroid Injections for Sciatica. Spine. 2020;45(21):E1405–E1415.
- Katz JN et al. Diagnosis and Management of Lumbar Spinal Stenosis. JAMA. 2022;327(17):1688–1699.